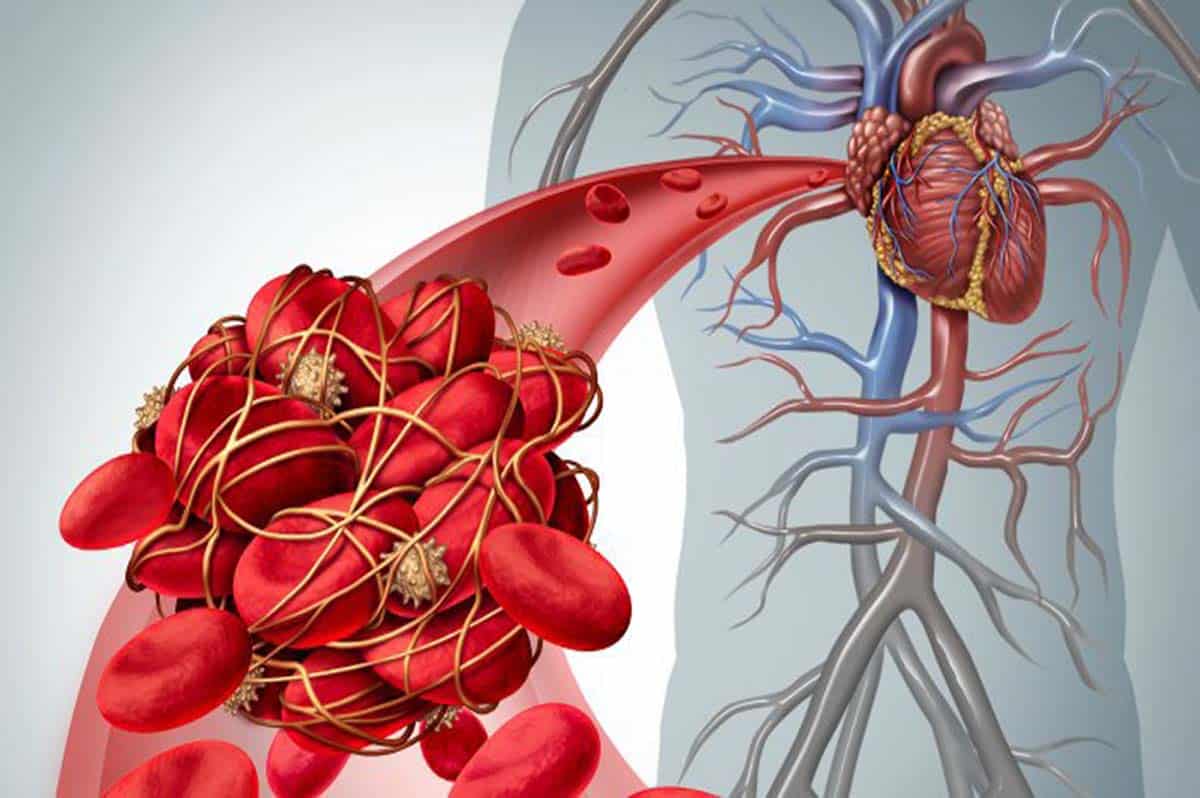
Trombosis es la formación de un coágulo sanguíneo, conocido como trombo, dentro de un vaso sanguíneo. Impide que la sangre fluya normalmente a través del sistema circulatorio.
¿Alguna vez te has preguntado qué te impide sangrar cuando te lastimas? En un cuerpo sano, los coágulos de sangre juegan un papel importante en esto. En el sitio de un corte, las plaquetas sanguíneas y los glóbulos rojos se mantienen unidos por una molécula similar a una cuerda llamada fibrina. Esto forma un coágulo de sangre, que obstruye el corte y detiene el sangrado. Este es un proceso importante, pero puede causar problemas de salud importantes cuando ocurre en el momento equivocado. Cuando se forma un coágulo de sangre en las venas, se conoce como tromboembolismo venoso. Esto puede causar trombosis venosa profunda y embolias pulmonares. Cuando se forma un coágulo en las arterias, se llama aterotrombosis, que puede provocar un ataque cardíaco y un derrame cerebral.
¿Qué es la trombosis venosa profunda (TVP)?
La trombosis venosa profunda ocurre cuando se forma un coágulo de sangre en una vena principal, generalmente en la pierna. Este coágulo de sangre impide que la sangre fluya fácilmente a través de la vena, lo que puede provocar hinchazón, decoloración y dolor en la pierna. A menudo se diagnostica con un sonido ultra.
Los signos y síntomas de la TVP incluyen:
- Molestias, pesadez, dolor, dolor, palpitaciones, picazón o calor en las piernas.
- Cambios en la piel de la pierna, como decoloración, engrosamiento o ulceración.
- Hinchazón de piernas, tobillos o pies.
Los pacientes con TVP corren el riesgo de desarrollar síndrome post-trombótico (STP). El STP puede involucrar hinchazón crónica de las piernas, dolor en las pantorrillas, pesadez / fatiga en las pantorrillas, decoloración de la piel y / o úlceras venosas.
________________________________________
Los factores de riesgo que contribuyen a la trombosis incluyen:
- inmovilización
- hipercoagulabilidad
- Daño en la pared del recipiente.
- Años
- Cirugía (especialmente cirugía ortopédica y reemplazo total de rodilla)
- Cáncer
- Herencia (incluida la mutación genética del Factor V Leiden)
- El embarazo
- Aumento de los niveles de estrógeno (debido a la anticoncepción oral o la terapia de reemplazo hormonal)
- Obesidad
- fumar
- Enfermedad de Crohn
________________________________________
¿Cuál es el tratamiento para la TVP?
El tratamiento más común y efectivo es administrar anticoagulantes (agentes de prevención de la coagulación). Estas drogas bloquean la formación de nuevos coágulos. Con el tiempo, los procesos naturales del cuerpo comenzarán a disolver los coágulos que ya se han formado. Inicialmente, se usan inyecciones de heparina o heparina de bajo peso molecular porque actúan en cuestión de horas. Para un tratamiento a más largo plazo, los pacientes tienen una variedad de medicamentos que pueden ayudar. Los anticoagulantes orales directos (DOAC) son los tratamientos recomendados por la guía. Son medicamentos más nuevos que funcionan bloqueando factores de coagulación específicos. Otro medicamento utilizado es la warfarina. Es la terapia más tradicional y se ha utilizado durante los últimos 50 años. A menudo se vende bajo la marca Coumadin y se toma por vía oral. A diferencia de la heparina o la heparina de bajo peso molecular, se necesitan 3-5 días antes de que la warfarina alcance el efecto terapéutico completo.
¿Se pueden disolver o eliminar los coágulos de sangre?
La forma más segura de disolver un coágulo es dejar que los procesos de disolución de coágulos del cuerpo surtan efecto. Esto puede llevar de semanas a años, aunque algunos coágulos de sangre no desaparecen. En el caso de la coagulación masiva o potencialmente mortal, los fármacos para disolver el coágulo se pueden administrar a través de un catéter directamente en los vasos sanguíneos bloqueados para disolver los coágulos recientemente formados. Los fármacos trombolíticos conllevan un riesgo de sangrado. En ciertas situaciones de emergencia, los coágulos se pueden eliminar quirúrgicamente, pero esto aumenta el riesgo de una mayor coagulación.
________________________________________
¿Cuáles son los riesgos de recurrencia de coágulos sanguíneos?
Las posibilidades de un coágulo sanguíneo recurrente dependen de las circunstancias que conducen al primer coágulo. Por ejemplo, si el coágulo de sangre se produjo como resultado de una cirugía o un trauma, las posibilidades de que vuelva a ocurrir son relativamente bajas. Por otro lado, para las personas que desarrollaron coágulos sanguíneos no provocados y que han suspendido el tratamiento después de 6 meses, la probabilidad de recurrencia es de aproximadamente el 20% en los primeros 4 años y aproximadamente el 30% después de 10 años.
________________________________________
¿Cuáles son los riesgos de tomar un anticoagulante?
Con todos los medicamentos anticoagulantes, existe un mayor riesgo de sangrado. Los signos de sangrado excesivo pueden incluir hemorragias nasales prolongadas, hematomas severos, sangrado de las encías, vómitos o tos con sangre y, para las mujeres, aumento del sangrado durante la menstruación. Los pacientes con cáncer, mayores de 65 años y con insuficiencia renal o hepática, enfrentan un mayor riesgo de sangrado.
Es importante que los pacientes que toman anticoagulantes busquen atención médica de inmediato si experimentan:
- Trauma de la cabeza
- Un accidente mayor, como un accidente automovilístico
- Sangrado imparable o prolongado
Los pacientes que están preocupados por los riesgos asociados con tomar un anticoagulante deben hablar con sus médicos acerca de sus preocupaciones.
Para más información consulte a nuestros especialistas https://puntamitahospital.com/es/contacto/